運動星球
什麼是酮體?為何需要認識它
2017-05-18
由於生酮飲食的興起,人們對於體內酮體的生成學理、效用及適用性需要一個基本的認識。那麼,什麼是酮體?酮體是我們身體的四種能量來源之一,其他三種包括:脂肪裡的脂肪酸、蛋白質裡的氨基酸和從碳水化合物轉化的血糖。既然酮體是四種能量來源之一,為什麼很少聽到或討論它呢?這是因為酮體基本上不會在我們日常食物裡出現,但是我們的身體卻懂得製造它。

酮體是人體重要能量來源 ©ketonebodies.com
酮體與其生成機制
酮體(Ketone Bodies)是人體在飢餓、禁食或某些病理狀態(如糖尿病)之下由肝臟分解脂肪產生的化合物,包括:
1. 乙醯乙酸(AcAc),尿液中主要的酮體。
2. β-羥基丁酸(BHB),血液中主要的酮體。
3. 丙酮,呼吸中主要的酮體。
酮體在產生以後會離開肝細胞進入血液,並經由血液循環到達體內其他組織,其中丙酮會經由呼吸管道被排出體外,而另兩種酮體則可重新轉變為乙醯CoA進入三羧酸循環。β-羥基丁酸(BHB)可作為體內大部分細胞的能量來源,包括腦細胞。
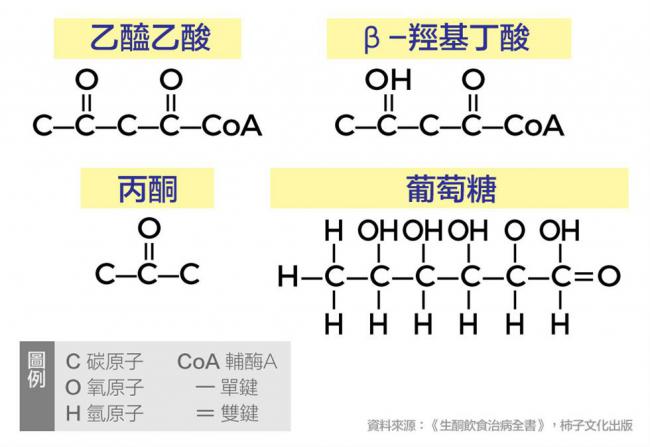
三種酮體與葡萄糖分子式比較。
身體在飢餓、禁食或某些病理狀態(如糖尿病)之下時,體內沒有足夠的糖或葡萄糖來供給能量需求,因此脂肪動員加強,大量的脂肪酸被肝細胞吸收和氧化;而同時為了維持血糖濃度的穩定,體內的葡萄糖新生作用也得到激活。葡萄糖新生的原料草醯乙酸被大量消耗,影響到草醯乙酸所參與的另一代謝途徑三羧酸循環,大量中間物乙醯CoA得不到消耗、出現堆積,並因此生成酮體。
酮體和酮酸是替代能量物質,它們是脂肪在肝臟中的降解產物。在上述情況下,胰島素水平很低,但胰高血糖素和腎上腺素水平都相對正常。這種低胰島素和相對正常的胰高血糖素和腎上腺素水平的協同存在,會導致脂肪從脂肪細胞釋放出來。
脂肪通過血液循環到達肝臟,加工成酮體,然後返回血液循環,進入肌肉和其他組織,用作代謝的能量物質。在沒有糖尿病的正常人體內,酮體的產生是人體對飢餓的正常適應。血糖水平不會升到太高,因為有胰島素、胰高血糖素和其他激素之間恰到好處的平衡調節。
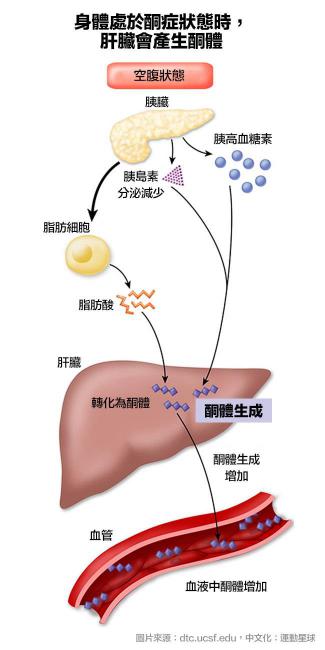
生酮原理 ©dtc.ucsf.edu
胰臟與相關臟器 ©WebMD
糖尿病與酮酸血症 (Diabetic Ketoacidosis,DKA)
然而,糖尿病患者產生的酮體卻有可能非常危險,甚至危及生命。胰島素不足時候,脂肪細胞持續將脂肪釋放入血液循環,肝臟不斷製造越來越多的酮體和酮酸。酮酸水平的上升,造成血液的pH值過低(酸中毒/糖尿病酮酸血症),是一種急症,需要立即治療。
糖尿病酮酸血症患者可能出現的症狀包括嘔吐、腹痛、呼吸深快、排尿量增加、全身乏力、神智不清,嚴重者或會昏迷。糖尿病酮酸血症常發生於1型糖尿病患者身上,但某些情況下,它亦可在罹患其它類型的糖尿病的人身上發生。糖尿病酮酸血症的患者在被檢查血糖時,血糖水平一般為較高,並能在血液分析或尿液中發現酮體,如此可證明患者出現酸中毒。
1型糖尿病患者理解酮症酸中毒,是非常重要的,因為他們最有可能產生危及生命的酮體水平。然而,2型糖尿病患者如果胰島素抵抗大幅度增加(如感染或類固醇治療)、或者胰腺釋放胰島素大幅度減少,那麼也可能發生酮酸血症。
酮體檢驗方式與優缺點
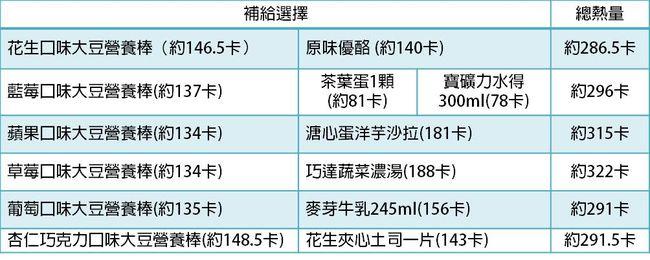
要知道自己是否開始生酮,最直接的方法就是測量酮體的濃度。每天測量酮體對於自己調整飲食跟作息非常的有幫助,因為如果吃到隱藏的碳水化合物,很快就會發現酮體消失 24 ~ 72 小時。藉由直接測量酮體,來確認自己的計劃是非常重要的。目前市面上有三種常見的檢驗方式,可依自己需要自行選擇:
1 尿液檢驗
| 優點 | 缺點 |
| 費用低廉 | 只能檢測到乙醯乙酸一種酮體 |
| 操作簡單方便 | 身體適應酮症後,尿液中的乙醯乙酸會消失。 |
| 若能檢測出酮體,表示身體一定處於酮症狀態。 | 不夠精確:若未檢測出尿酮,並不代表身體沒有處於酮症狀態。 |
(資料整理自《生酮治病飲食全書》,柿子文化出版。)
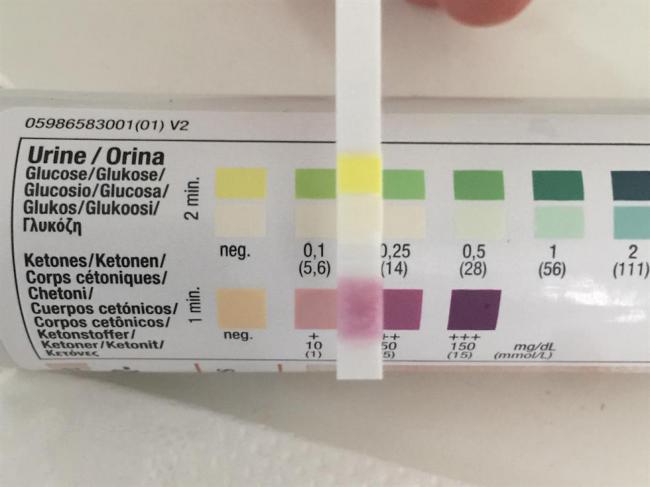
尿酮檢驗,方便快速。 ©keto.tw
2 血液檢驗
| 優點 | 缺點 |
| 檢驗身體主要用來當作燃料的β-羥基丁酸最精確的方式。 | 費用較昂貴,門店較少販售,須上網購買。 |
| 須扎針驗血,造成疼痛。 |
(資料整理自《生酮治病飲食全書》,柿子文化出版。)
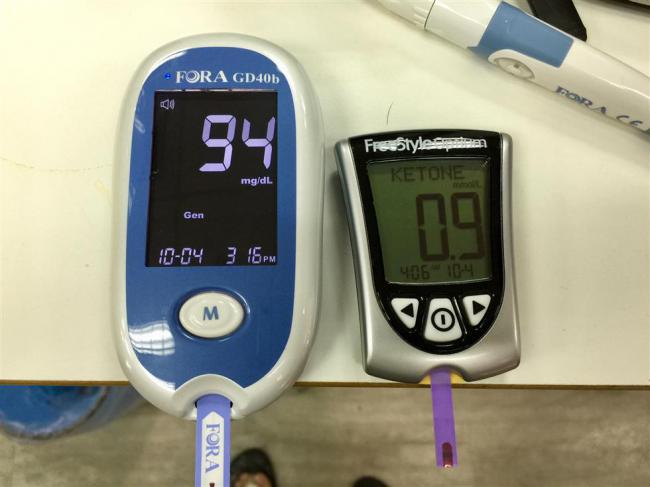
血酮檢驗,精確可信。 ©keto.tw
3 呼吸酮體檢驗
| 優點 | 缺點 |
| 檢驗呼吸中酮體(丙酮)唯一方式,與血酮(β-羥基丁酸)有正相關。 | 未大規模販售,不普及。 |
| 操作簡單方便 | 不同檢驗計使用規範不同,也未有呼吸酮體與血酮的轉換標準。 |
| 操作繁瑣,須對裝置持續吹氣10-30秒。 |
(資料整理自《生酮治病飲食全書》,柿子文化出版。)
椰子油與酮體
坊間提到椰子油有助防止老人痴呆症(腦退化症、認知障礙症),是源於椰子油的中鏈脂肪酸被身體吸收後,會直接進入肝臟被代謝成酮體(Ketone),而這酮體能為腦部提供替代養分,有助防止不能正常運用血糖的腦部逐漸壞死。雖然吃椰子油能讓身體製造酮體,但是椰子油的食用量也要足夠才能供給腦部利用。除了吃椰子油外,生酮飲食(Ketogenic Diet)也可以讓身體利用脂肪酸製造酮體。
參考資料
1. 維基百科
2. 吉米.摩爾、艾瑞克.魏斯特曼著,《生酮飲食治病全書》,柿子文化出版。
3. Diabetes Teaching Center at the University of California, San Francisco
4. 酮好手冊
2. 吉米.摩爾、艾瑞克.魏斯特曼著,《生酮飲食治病全書》,柿子文化出版。
3. Diabetes Teaching Center at the University of California, San Francisco
4. 酮好手冊


Heho健康
喝到「斷片」失智風險增119% 每天1罐啤酒是極限
2020-12-24
過節聚會,總免不了喝上幾杯。但如果你每次都要喝到失去意識(也就是俗稱的喝到斷片),那對於健康可是大大不利。根據研究,如果你曾經有喝酒斷片的經驗,失智風險會上升119%。
一項匯總了歐洲四國13萬多名參與者情況的分析顯示,曾有喝酒失去意識的經歷,與失智發生風險翻倍有關。與那些適量飲酒但沒斷片的人相比,適量飲酒但是仍然斷片的人,失智的發生風險會上升119%。如果你的喝酒量超出建議值,喝到斷片後,失智的風險更是提升到136%。研究發表在《JAMA Network Open》上。

喝到「斷片」失智風險增119% 每天1罐啤酒是極限 ©monica di loxley on Unsplash
喝酒失去意識 讓失智風險升高119%
本次分析之所以會抓「喝酒失去意識」這個點,是因為失去意識的人,往往是短時間內喝下了大量的酒,體內酒精濃度足以高到嚴重損傷神經系統的量。
被列入分析的13萬餘名參與者,來自英國、法國、芬蘭和瑞典開展的7項研究,中位年齡為43歲。其中對9.6萬名參與者進行調查時,詢問了過去12個月是否有「斷片」史,有1.0萬名參與者承認存在這種情況,發生率約為10.4%。
結合著參與者們的飲酒量,研究選定適量飲酒+沒有斷片作為基準,分析了斷片與失智風險的關係,也就是前面提到的119%和136%的風險上升。

斷片指短時間內喝下了大量的酒,體內酒精濃度足以高到嚴重損傷神經系統的量
瞬間高濃度 穿越「血腦屏障」改寫大腦
男性喝斷片與實質發病風險的上升程度,要明顯高於女性,研究者也發現,失智分心血管疾病同時發作的關係非常的密切。另外喝酒失去意識,也與研究分析的另外14種飲酒相關疾病,比如肝病、心臟病、癲癇等存在明顯關聯。
研究者指出,本次分析的結論也可能受到一些其它因素的影響,比如有一部分參與者可能已達到臨床前失智的狀態,喝酒容易斷片其實是失智的症狀之一;或者是喝酒斷片導致一些參與者遭遇頭部外傷,增加了失智的發生風險。
但更有說服力的解釋是,喝到失去意識時,體內短時間內的酒精濃度極高,足以穿透人體的血腦屏障並引發大腦損傷,為後來的失智埋下伏筆。
體內短時間內酒精濃度極高,足以穿透人體的血腦屏障並引發大腦損傷 ©Heho
喝酒臉紅是警訊!失智罹癌風險高
依據108年美國史丹佛大學的最新研究,喝酒容易臉紅的人,不僅會大幅提高罹患癌症的風險,還會加速阿茲海默症的發生。
國民健康署王英偉署長呼籲,台灣近半人口因缺乏酒精代謝酵素「乙醛去氫酶(Acetaldehyde Dehydrogenase,ALDH2)」,喝酒後容易出現臉紅、心跳加快、頭痛、頭暈、嘔吐、宿醉等症狀,又稱為「酒精不耐症」,此為亞洲人特有的基因變異,比例遠高於白種人,為了降低罹癌或失智症的風險,特別需要節制飲酒,最好別喝酒。
如果非喝不可,根據「國民飲食指標手冊」的建議,男性每日不超過1罐啤酒(或相當於20g酒精量),女性不超過半罐啤酒(或相當於10g酒精量),懷孕期間或準備懷孕的女性,為了胎兒的健康,請千萬不要喝酒。
參考資料:Association of Alcohol-Induced Loss of Consciousness and Overall Alcohol Consumption With Risk for Dementia
圖文/林以璿
/ 關於Heho健康 /

什麼是「Heho」?Heho = Health & Hope
我們有最豐富的健康、運動、休閒、養生、美食,和人生經驗的心靈分享……我們有動人的小故事,更有醫生、護理師、營養師等專家對於健康和生活的建議,為大家帶來健康與希望。而我們的小心願是:您能喜歡這份用心,並分享給您的朋友!
【Heho官網】

運動星球
運動後不吃東西?營養師統計近9成諮詢民眾有錯誤迷思
2018-04-24
國人的運動習慣越來越風行,多數運動者會關注如何正確運動,卻忽略運動前後的飲食補充。根據營養諮詢中心營養師許瓊月統計,近9成前來諮詢的民眾都有錯誤迷思,以為運動後不要進食比較好;其實應把握運動後半小時到1小時,補充約300大卡碳水化合物與蛋白質,才能幫助身體組織修復、提升運動效果。

運動後不吃東西?營養師統計近9成諮詢民眾有錯誤迷思
補給正確 增肌又維持好體態
許瓊月表示,國人普遍有「運動後越慢吃或不吃」的迷思,事實上,用適當的方法補充運動流失的能量,反而「越快吃越可幫助生理調節」,主要補充的營養素包括蛋白質幫助組織修復、碳水化合物協助合成肝醣,而掌握運動後半小時到一小時正確的飲食補給,能有效幫助肝醣回補、提高基礎代謝速率,且攝取的熱量不會變成脂肪儲存,是增肌、維持健康體態的好方法。
黃金補給定律:黃金300大卡+醣蛋比3比1
黃金補給方程式包含三大營養素:適量的碳水化合物、蛋白質,以及些微脂肪,共攝取約300大卡。許瓊月表示,許多民眾運動後雖有補充蛋白質的觀念,卻害怕攝取碳水化合物影響身體蛋白質的利用效益。事實上,碳水化合物需與蛋白質共同作用,建議碳水化合物與蛋白質的比例約3:1,對運動後補給成效較佳。
此外,據2002年國外學者Ivy JL等人的研究發現,受試者在腳踏車運動後立即補充含80公克碳水化合物、28公克蛋白質的食物,運動後4小時肌肉肝醣的修復程度比補充相同熱量含有108公克碳水化合物者顯著,由此可見,運動後補充碳水化合物與蛋白質的較佳比例為3:1。

黃金補給方程式包含三大營養素:適量的碳水化合物、蛋白質、些微脂肪。圖為便利商店即可購得的大豆營養棒及蛋沙拉
運動後簡單補給組合懶人包
關於運動後的飲食選擇,許瓊月說明,蛋白質來源以大豆蛋白較好,如果可同時補充膳食纖維還能增加飽足感、維持消化道機能;在液體補充上,運動後也必須補充足夠的水分及電解質,才能盡快達到體液平衡。
許瓊月以便利商店即可買到的大豆營養棒做搭配,適合想快速準備達到補給效果的運動者: