動晰物理治療所
姿勢不好和腰痠背痛有關? 兩個測試看你有沒有潛在風險
2019-08-14
姿勢不良可說是現代人的「標準配備」,也常被歸咎為肩頸痠痛、腰痠背痛的成因。如果這麼說,是不是每個人都該有痠痛呢? 其實不然!造成你痠痛的來源主要是活動量過少,再來才是不良姿勢,也跟血液循環有關。物理治療師教你用2個簡易的測試,看看自己是不是有痠痛的潛在風險。

姿勢不好和腰痠背痛有關? 兩個測試看你有沒有潛在風險
一般來說,如果你的症狀與姿勢有關,當你產生痠痛時只要改變姿勢就會減緩痠痛;但如果姿勢不良又長時間不動,身體慢慢地就會被塑形成不良的姿勢。接著,你會發現單純改變姿勢已經不夠,更會發現,找到一個舒服的位置有點困難,脊椎、四肢關節的活動幅度也越來越受限,這時就進入了慢性痠痛的循環了…
將姿勢略分為三種型態
1. 韌帶型 (ligament weight bearing):主要以韌帶、肌筋膜的被動繃緊維持身體位置,常見垮坐姿、骨盆後傾的方式。
2. 肌肉型 (muscular weight bearing):主要以肌肉用力維持住身體位置,常見使用凹腰(骨盆前傾)、聳肩等費力的方式。
3. 骨骼型 (skeletal weight bearing):主要在關節對位的狀況下,用骨骼維持身體位置,將脊椎擺到正中/中立區域(neutral spine)或零背(zero back)
簡易的脊椎壓力測試
以下兩個測試目的主要是為了讓你體驗,自己的姿勢是否對身體造成壓力? 也讓你了解,善用姿勢的微調可減少痠痛以及許多不必要的費力。
1. 脊椎垂直壓力測試:坐姿/站姿下,請一個人站在你的背後,雙手搭在肩膀兩側,直直地向下壓。接著擺在三種不同的姿勢形態下測試並記錄感受。

2. 脊椎前方壓力測試:坐姿/站姿下,雙手掌心向上,像要端盤子一般放在身體兩側,再請另外一個人出力向下壓你的掌心。接著擺在3種不同的姿勢型態下測試並記錄感受。

執行測試時應注意
如果你是受測者:感受自己原本的姿勢,與3種不同姿勢下被壓迫的感受,哪一種比較輕鬆?
如果你是施測者:感受對方原本的姿勢,與3種不同姿勢下施壓的感受,哪一種比較穩固、壓不動? 測試過後,有沒有發現當你處在極端的駝背、拱腰姿勢下,承受是很不舒服的呢?同時身體的支撐力也比較差,假設你一整天的工作都在用這樣的姿勢進行...
怎麼可能不痠痛呢?
怎麼可能不痠痛呢?
怎麼可能不痠痛呢?
非常重要所以說三次!!希望透過這樣的體驗,你能夠更加了解自己的身體,並善待「他」!
/ 關於動晰物理治療所 /

動晰物理治療所的核心理念為「全人、科技、預防」,期望結合不同領域專長的治療師,建構最完整的治療方案。由不同治療師從不同面向解析問題,找尋各種解決問題的可能與治療方式。


陳怡錞
吃火鍋常沾這個會掉頭髮! 營養師教你用營養把髮量補回來
2020-10-06
大家應該都知道缺乏某些營養素會產生疾病,例如缺乏鈣質導致骨質疏鬆症、缺乏維生素C導致壞血病。但其實在缺乏營養素的初期尚未造成疾病之前,身體外觀有可能就已經產生改變,包括:皮膚、頭髮、指甲、牙齒…等,所以「營養手面診」也是營養師在諮詢時會納入的營養評估方法。
其中「頭髮」也是能反應出身體營養狀態的地方,當身體缺乏某些營養素時,頭髮養分供給不足,可能導致頭髮乾枯、分岔、易斷,甚至是掉髮。若又加上其他因素,例如年齡增長膠原蛋白流失、女性停經、產後、壓力大…等,掉髮現象會更為嚴重。

吃火鍋常沾這個會掉頭髮! 營養師教你用營養把髮量補回來
產後掉髮是許多媽媽共同的困擾,當然 Donna 自己也經歷過,產後半年額頭左右兩側很明顯都能看到白色的頭皮,不過,還好我知道攝取充足的營養能夠讓頭髮修復、改善掉髮現象,所以產後飲食我也相當注重。很意外的,我在產後一年去燙頭髮時,設計師很訝異的說:「你的髮量怎麼變多了!」,讓我又驚又喜,這對於一個產後媽媽來說是多麼的不容易啊!
想要預防掉髮,紓解壓力、用對洗髮精、改善睡眠品質、避免抽菸及過量酒精…這些方法都很重要,但是別忘了,飲食也不能忽略,因為唯有攝取足夠的營養素,並且讓這些營養素能順利送達頭皮,頭髮的根源才能健康。
一、攝取足夠蛋白質
頭髮最重要的基底就是蛋白質,當蛋白質攝取不足時,會造成掉髮、頭髮變稀疏。臨床上我們最常遇到的就是極端減肥的個案,只吃很少食物 (節食)或採用極端的減肥方法,女性共同都會出現掉髮和月經不來的現象。
成人每天至少要攝取 1.5 個自己手掌大小的「豆魚肉蛋類」才能獲得足夠的蛋白質,若是有哺乳的產後媽咪,則需要增加到兩個手掌大小的「豆魚肉蛋類」(奶量大的媽咪要吃更多)。
二、攝取足夠維生素C
頭髮含有大量的膠原蛋白,缺乏膠原蛋白的頭髮容易乾燥、分岔、斷裂,當然也有可能造成掉髮,而維生素C是體內合成膠原蛋白不可或缺的小幫手。
成人每天應攝取 2-3 個拳頭大小的「水果類」,尤其芭樂、柑橘類、奇異果的維生素C含量較高;另外蔬菜類當中的青椒和甜椒也含有豐富的維生素C。
抽菸、壓力大、容易緊張等情況,會增加體內維生素C的消耗量,長期下來就容易導致維生素C缺乏,所以這些族群應該要攝取比一般健康人還要更多的維生素C。

芭樂、柑橘類、奇異果的維生素C含量較高
預防掉髮的保健營養方案
三、攝取足夠的鐵質避免貧血
研究曾指出,低血清鐵蛋白濃度是造成非停經女性掉髮的危險因素 (註1)。鐵質是構成血紅素的重要成分,足夠的鐵有助於增加紅血球的帶氧量。當缺鐵時,紅血球的合成受到阻礙,產生「缺鐵性貧血」,血液的帶氧量不足,頭髮就無法獲得足夠的養分,會導致掉髮更嚴重。
根據國民營養調查的結果發現,生育年齡的女性鐵質攝取量較為不足,所以平常要經常攝取豬肝、牡蠣、蛤蠣、牛肉、內臟、紅莧菜、紅鳳菜、深綠色蔬菜等富含鐵質的食物。
四、攝取足夠的B群
維生素B群的功能相當廣泛,包括促進蛋白質的合成(與頭髮生長和修復有關)、參與能量代謝、促進造血…等,尤其是「維生素B6」、「B12」、「葉酸」是造血必要的營養素,缺乏其中一種也會造成貧血。奶類、全穀類、內臟、瘦肉、深綠色蔬菜、豆類、酵母…等是富含維生素B群的食物。

生蛋白含有一種「抗生物素」成分,會阻礙生物素的吸收
五、攝取足夠的生物素
「生物素」也是維生素B群的其中一個成員,又稱為「維生素B7」或「維生素H」。生物素是蛋白質代謝重要的營養素,缺乏生物素會造成掉髮。
生物素廣泛存在於多種動物和植物性食物中,尤其是肝臟、腎臟、海鮮、乳製品、花生、蛋,而且我們腸道裡的微生物也會幫忙製造生物素,所以生物素的缺乏情況較不常見,但會出現在經常吃「生蛋白」的人身上。
因為生蛋白含有一種「抗生物素」成分,會阻礙生物素的吸收,如果你是喜歡吃生蛋、日式丼飯、提拉米蘇、或吃火鍋的沾醬都要加整顆生蛋的朋友,小心可能就容易缺乏生物素而引起掉髮。蛋白,還是建議煮熟了再吃吧!
六、攝取足夠的鋅
鋅是餐與體內蛋白質合成的重要營養素,缺乏鋅也會影響血紅素合成,導致貧血。許多研究都曾指出,圓形禿、休止期脫髮、男性女性雄性禿的患者,他們體內的鋅濃度都明顯地低於一般健康人,給予補充鋅之後可以改善掉髮情況 (註2、註3)。動物性食物含有較豐富的鋅,例如:貝類(牡蠣最多)、魚、肉類、內臟…等。

預防掉髮保健營養方案
預防掉髮的保健營養食譜
一、牡蠣韭菜煎蛋
食材:牡蠣、蛋、韭菜、米酒、醬油、鹽、橄欖油。
營養價值:含有豐富的優質蛋白質、鐵、鋅、維生素B群、生物素。
二、菠菜豬肝湯
食材:豬肝、菠菜、薑、米酒、水。
營養價值:含有豐富的優質蛋白質、鐵、鋅、維生素B群、生物素。
三、甜椒炒牛肉
食材:紅椒、黃椒、洋蔥、蔥、牛肉、蒜頭、醬油、米酒、黑胡椒粒、鹽。
營養價值:含有豐富的優質蛋白質、鐵、鋅、維生素B群、維生素C。

預防掉髮的保健營養食譜
預防掉髮的要避免這些飲食習慣
一、節食
二、不均衡
三、極度無油的飲食
四、過於精製的飲食
五、速食
六、吃生蛋白

預防掉髮要避免的飲食習慣
預防掉髮的生活習慣
一、紓壓
二、避免抽菸酗酒
三、用對洗髮精
四、良好的睡眠

預防掉髮的生活習慣
有掉髮困擾的朋友,不坊試著改變飲食習慣,攝取充足的營養提供給頭髮,應該能獲得改善。最後再跟大家分享我的經驗,產後的我並沒有刻意減肥,該吃的就吃,並且注重每餐的均衡性,而當兒子開始吃副食品後,我也跟著兒子一起吃營養豐富的多樣化的食物;另外加上我每天會補充綜合維他命、鈣片、魚油,還有自己研發的「膠原蛋白+益生菌」(從懷孕開始每天吃到現在沒停過);洗髮精的部分,因為產後要哺乳所以我並沒有使用含咖啡因的洗髮精,但一直以來都是選擇無矽靈、無香料的洗髮精。也許就是綜合以上這些原因,讓我產後掉髮的地方很快又長出新的頭髮,很開心原本細軟髮的我,在產後一年半的今天,竟然也能擁有現在豐盈的髮量。
參考文獻
註1:Eur J Dermatol. 2007; 17 (6): 507-512.
註2:Dermatol Ther. 2012; 25 (2): 210-213.
註3:Ann Dermatol. 2009; 21 (2): 142–146.
Donna特別聲明
- 以上所說的保健營養方案,僅 Donna 的個人經驗與喜好,無刻意推薦某個品牌或產品。
- 文章內容與圖片為 Donna 的智慧財產,如有轉載請註明出處,但不授權於商業用途。
- 保健營養方案需經專業評估後才能給予個人化的建議,如有需求請諮詢專業醫師或營養師,有疾病仍須尋求正規治療。
/ 關於陳怡錞 /

Donna營養師,本名陳怡錞,輔仁大學營養科學系碩士班畢業,曾任專業減肥中心營養師,並擔任保健食品公司專業講師(營養師)多年,專精保健食品與預防醫學領域。擁有千場演講經驗的營養保健講師,一個致力於預防保健的營養專家。 現職:錞盈生物科技公司執行長、安民家醫診所營養師、知名保健營養講師。
部落格 Donna營養師-陳怡錞

運動星球
易筋操配合二十四節氣 保健效果持續一整年
2017-06-12
找出你最需要改善的經絡及肌肉,對症下藥
易筋操的十二種招式,可針對人體各部位經絡及肌肉提供強化或舒緩的鍛鍊。其相對應的經絡及肌肉部位,如下方圖表所示。
由於易筋操十二式既可各自獨立,又可互相連貫,若能一次把十二式全部做完,養生效果最好;但如果你想針對各種病況對症下藥,可參考第三章提到的二十種現代人常見症狀,找出相對應的經絡及肌肉部位,再加強練習能改善狀況的招式即可。
了解易筋操對應的經絡及肌肉後,我們可進一步將易筋操結合五行學說,以及二十四節氣來練習,提前預防各種疾病,使保健效果持續一整年。
中醫是哲學中化生而出的醫學理論,若想了解中醫內涵,必須從五行開始。西周末年,開始出現「五材說」(五材即木、火、土、金、水)。把五行屬性抽象出來,推演到其他事物,構成一個固定的組合形式。戰國晚期則有五行相勝(剋)、相生的思想,且已把勝(剋)、相生的次序固定下來,形成了事物之間相互關聯的模式。西漢之後,《黃帝內經》透過五行學說,說明人體的生理和病理,並進行臨床診斷及治療,形成中醫特有的理論體系。
人體是一個小宇宙,五臟之間可相互滋養、相互制約。在臨床上,五行生剋規律不僅能說明疾病從何而來、如何變化,行醫者還能依據此理論,使用中藥、針灸、導引推拿等調理各臟腑功能,達到撥亂反正的治療效果。
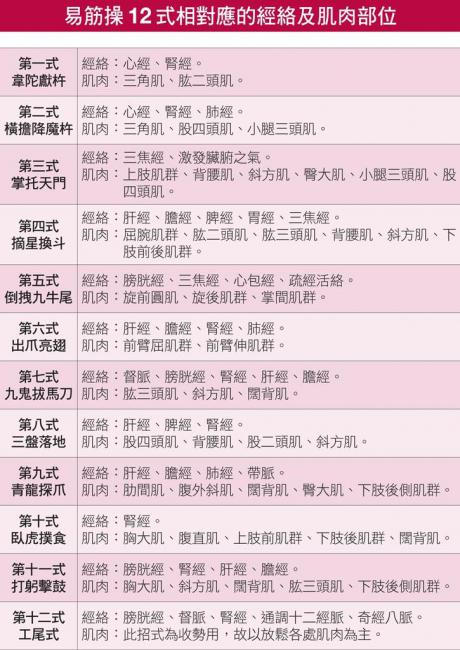
易筋操12式相對應的經絡及肌肉部位。
五行影響健康的方式,超乎你的想像
更有趣的是,傳統中醫不僅將人體視為一個小宇宙,還認為人體的五臟六腑、五體、五官等與自然界的五方、四季、五味等有相應的關係(見下圖)。如此一來,就把人體與自然環境整合起來,符合「天人合一」的觀點。
從下方的圖表裡,大家可以看到春天屬東方,氣候由風主令,故溫和晴朗、陽氣生發,可滋生萬物;人體之肝氣與之相應,故肝氣旺於春。又如長夏(黃河流域一帶為農曆六月;而粵、港、澳、臺的長夏,則指三伏天前後[按:一年最熱的時期,約在每年陽曆七月十日至二十日開始,結束於八月八日至十八日左右],但各學派說法不盡相同,此時節在五行中屬土、臟腑歸屬則為脾胃。
一年四季(若加上長夏則為五季)、物質、臟腑、組織、情緒等環境因素與生理現象,都和五行息息相關,此外,關於人體與外界環境,如四時、五氣,以及飲食五味的關係,中醫學亦是按照五行之規律說明。換句話說,五行影響健康的方式,其實遠遠超乎了一般人的想像。
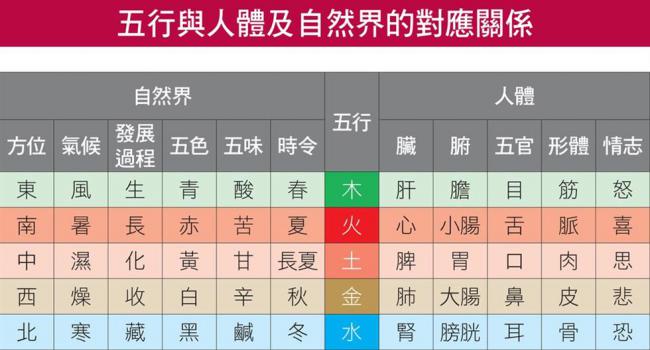
五行與人體及自然界的對應關係。
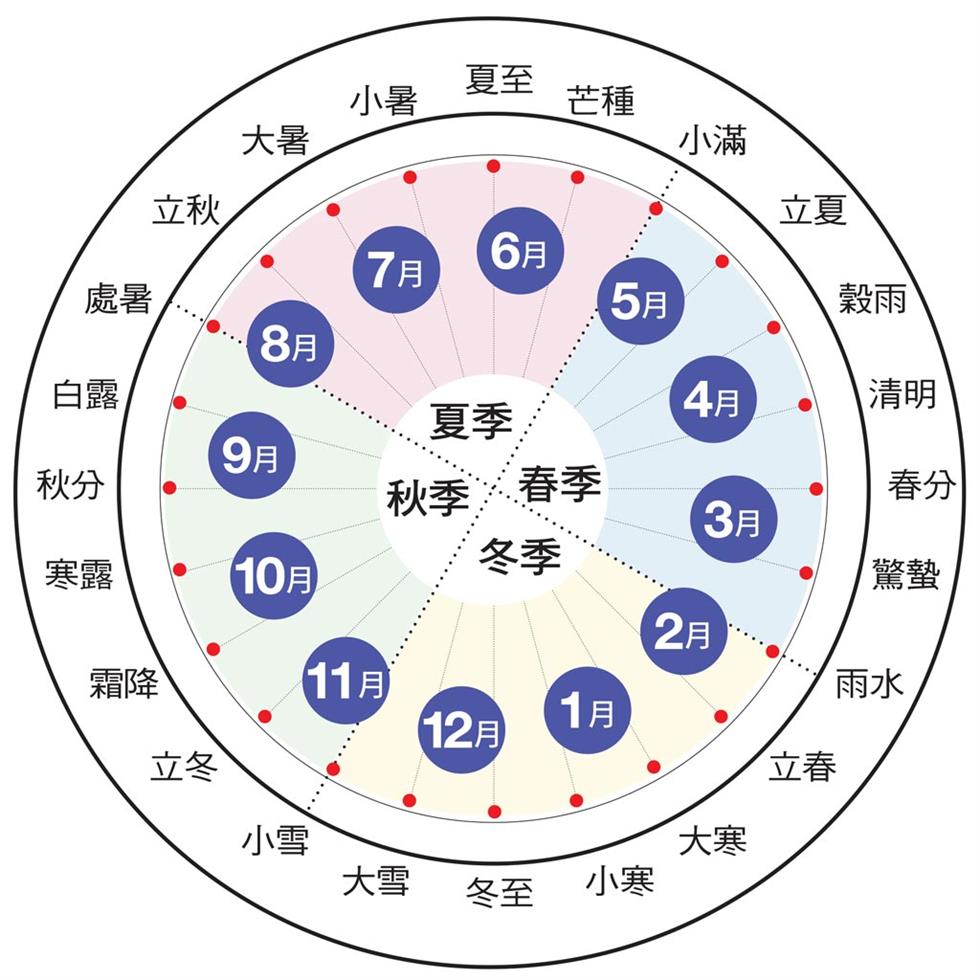
古人在幾千年前,就把所有的農事活動,按照節氣安排,訂定春耕、夏耘、秋收、冬藏四個準則,四者不失其時,則五穀不絕,道理就在此。然而古代沒有時鐘,為了掌握時間變化,老祖宗們把竿子插在地上,依竿影看時辰。他們發現每日中午的竿影,長短都不同,且其變化有規律可循,由日影最長漸變到最短,再由最短變到最長,分別為「夏至」及「冬至」。
古人將冬至視為一年的開始,把這一年的時間平分為十二個等分,每個分點稱為中氣,再將兩個中氣間的長度等分,其分點稱為節氣,十二個中氣加十二個節氣,俗名統稱二十四節氣。分別是:冬至、小寒、大寒、立春、雨水、驚蟄、春分、清明、穀雨、立夏、小滿、芒種、夏至、小暑、大暑、立秋、處暑、白露、秋分、寒露、霜降、立冬、小雪、大雪。

一年可等分為24個節氣。
書籍資訊
◎圖文摘自大是文化出版,陳寶蓮(寶中醫)著作《寶中醫的易筋操:每天只要15分鐘,改善過敏、強化代謝,連西醫老看不好的文明病,也有解!中醫師都在練,一般人更要練》一書。
什麼是易筋操?效果居然這麼神奇?
和流傳已久的道家經典《易筋經》有啥關聯?
本書作者陳麗蓮(人稱寶中醫),現任恩主公醫院中醫部主治醫師,
雖然自己當中醫師多年,卻一直被過敏性鼻炎困擾。
連爸爸都笑她,自己當醫生,身體還這麼差。
直到有一回,陳麗蓮和學姊到廣州中醫藥大學見習,初識《易筋經》。
返臺行醫後,她繼續研究、練習,並在醫院開辦易筋操減重班。
‧易筋操12式很難?別擔心,寶中醫針對現代人不同年紀、體力,
將易筋操分為簡易版及完整版。如果你生活忙碌(或單純懶得動),
單練簡易版(一招即成),也能迅速改善頭痛、肩頸痠痛、注意力渙散等症狀。
書籍資訊 請點此
◎圖文摘自大是文化出版,陳寶蓮(寶中醫)著作《寶中醫的易筋操:每天只要15分鐘,改善過敏、強化代謝,連西醫老看不好的文明病,也有解!中醫師都在練,一般人更要練》一書。
什麼是易筋操?效果居然這麼神奇?
和流傳已久的道家經典《易筋經》有啥關聯?
本書作者陳麗蓮(人稱寶中醫),現任恩主公醫院中醫部主治醫師,
雖然自己當中醫師多年,卻一直被過敏性鼻炎困擾。
連爸爸都笑她,自己當醫生,身體還這麼差。
直到有一回,陳麗蓮和學姊到廣州中醫藥大學見習,初識《易筋經》。
返臺行醫後,她繼續研究、練習,並在醫院開辦易筋操減重班。
‧易筋操12式很難?別擔心,寶中醫針對現代人不同年紀、體力,
將易筋操分為簡易版及完整版。如果你生活忙碌(或單純懶得動),
單練簡易版(一招即成),也能迅速改善頭痛、肩頸痠痛、注意力渙散等症狀。
書籍資訊 請點此