
運動星球
日本實驗證實,吃「植物性蛋白」比肉類蛋白能降低34%死亡風險
2020-04-16
蛋白質與碳水化合物和脂肪同為三大營養物質,然而蛋白質受歡迎的程度無疑是要比後兩者好的多,只要有關增肌的相關話題,蛋白質永遠必須存在,大眾都把蛋白質和健康掛上了關係。但是,日本國家癌症中心的團隊分析7萬人平均18年的隨訪記錄發現,發現植物性蛋白與死亡率降低有關,如果把佔3%熱量的紅肉蛋白替換成植物蛋白,預計可以降低34%的死亡風險。

©medicalnewstoday.com
植物蛋白的攝入與死亡率降低有關
日本國家癌症中心的研究人員們在40歲以上的日本人中展開了調查,根據飲食問卷的結果,參與者中,大約7.7%的能量攝入來自魚貝肉蛋奶等中的動物蛋白,6.7%來自穀物果蔬豆製品等中的植物蛋白。 他們發現,總蛋白攝入較多的人中女性較多,而動物蛋白攝入高的人,肯定吃肉多吃菜少,脂肪多碳水少,總熱量攝入相對較高。吃植物蛋白較多的人恰恰相反,吃肉少吃菜多,脂肪少碳水多,總熱量攝入相對較少,簡單來說就是吃肉多的吃菜少,吃菜多的吃肉少。研究人員發現,較高的總蛋白攝入和動物蛋白攝入,都與整體死亡率和特定原因死亡率沒有顯著關係,不過植物蛋白的攝入卻與死亡率降低有關。吃植物蛋白最多的20%的參與者,相比最少的20%,死亡風險降低了13%,心血管死亡風險降低了27%,即使排除了飲食品質和高血壓、高血脂、糖尿病等的病史影響後,結果依然沒有改變。

©medicalnewstoday.com
用3%的植物性蛋白去代替動物蛋白,降低34%死亡率
根據研究人員估計,如果在日常生活中,用3%的植物蛋白去替代紅肉中的動物蛋白,將與34%的整體死亡風險、39%的癌症死亡風險和42%的心血管死亡風險減少相關,15年間的絕對死亡風險降低了3.6%。替代加工肉中的動物蛋白,也與46%的整體死亡風險和50%的癌症死亡風險減少相關。而如果改用魚肉中的動物蛋白去替代紅肉中的動物蛋白,與整體死亡風險降低25%、癌症和心血管死亡風險各降低33%相關,替代加工肉中的動物蛋白也與整體死亡風險降低39%和癌症死亡風險降低45%相關。

©fortressllc.com
植物性蛋白質來源
一般來說,植物性蛋白的來源有豆類、米麵類、全穀根莖類、蔬菜、水果等,而豆類是植物蛋白最佳的來源,肉類的話,來源有蛋類、肉類、海鮮等,但是目前國人所攝取的蛋白質均偏高,特別是攝取過多的動物性蛋白質,容易造成膽固醇過高,當人體膽固醇過高,是因為飽和性脂肪酸及動物性膽固醇攝取過量間接造成,所以容易導致肥胖與疾病,故在膳食中的比例不宜過高。
哈佛大學陳曾熙公共衛生學院的博士胡丙長對此表示,要想活得更長,人們應該用健康的植物蛋白,如堅果、豆類、扁豆和全穀物,來替代紅肉和加工肉類。這樣的飲食模式不僅有益於人類健康,而且更有利於環境的可持續發展。
資料來源/HEHO健康網
責任編輯/妞妞


優活健康網
天氣變涼20%的人都關節卡卡?骨科醫師教你保暖與減少關節疼痛的方法
2025-01-16
天氣一轉涼,關節就開始卡卡了嗎?根據研究顯示,氣候變化與關節疼痛之間有密切的關聯,當氣候變天時,關節疼痛的發作機率會增加20%;台灣的研究也發現,約三分之二的關節或慢性疼痛病患,在天氣變化時症狀會加劇,天氣不僅會影響日常生活,也會對身體健康造成影響。

每當氣候變天時,關節疼痛的發作機率就會增加20%!
氣候會影響關節疼痛
國泰綜合醫院骨科主治醫師翁睿彥指出,多項研究顯示,自然環境中的溫度和濕度對關節疼痛有顯著的影響,當氣溫降低時,血管會收縮,導致血液循環變差,進而影響組織代謝和修復,容易產生發炎疼痛。
此外,陰雨潮濕的天氣會使大氣壓力增加,造成關節組織腫脹,加重疼痛。低溫同時會降低關節內的潤滑液分泌,讓關節活動時變得更加僵硬不適,最後出現卡卡不順的感覺。因此,了解這些生理機制有助於制定應對策略。
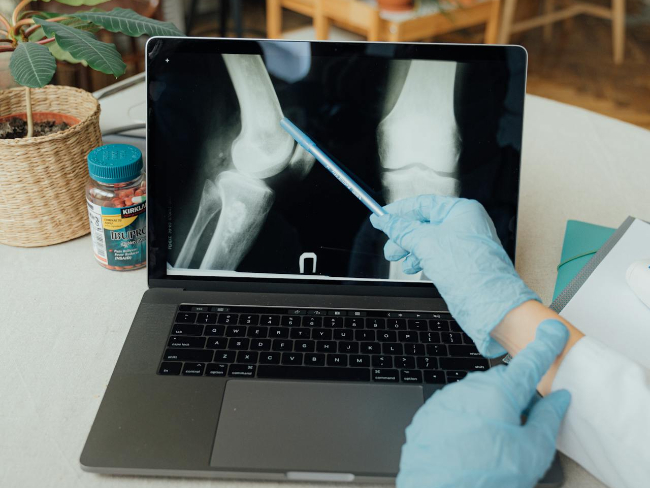
骨科醫師指出,陰雨潮濕的天氣會使大氣壓力增加,造成關節組織腫脹!
日常4招關節保健
如何改善天氣造成的關節痛?翁睿彥指出,關節保養要從日常做起,平常要有意識減輕關節負擔,可以透過注重保暖、適度運動、充足睡眠與體重控制,來避免避免關節受傷:
注重保暖:保暖可以有效減少天氣對關節的負面影響;熱敷、泡熱水澡可以保持關節的柔軟度,減少疼痛和僵硬感,還能幫助放鬆緊繃的肌肉,促進血液循環。
適度運動:運動對於關節健康至關重要,尤其是在氣候變化時,更需要維持運動習慣,可以選擇對關節低衝擊的運動,例如散步、騎自行車、游泳、瑜伽和伸展運動等。提醒在運動前進行充分的暖身,並注意運動後的適當休息。
充足睡眠:睡眠充足可以降低體內發炎細胞的活性,進而降低關節炎的程度。反之,睡眠品質不好會讓關節痛變得更嚴重,形成惡性循環。
體重控制:當體重超重或肥胖時,身體的關節會承受更大的壓力,特別是承重關節如膝關節、髖關節和腳踝等更是首當其衝。此外,體重控制不僅對關節健康有幫助,還能提高整體健康水平,降低患上糖尿病、高血壓等慢性病的風險。

要改善因天氣所造成的關節疼痛!醫師建議,可以從適度運動開始!
關節痛未緩解快就醫
翁睿彥表示,從秋老虎的炎熱到突然轉涼的秋風,氣候變化對關節疼痛患者的影響不可忽視。無論是寒冷天氣引發的血液循環不良,還是潮濕環境加重的組織腫脹,天氣的劇烈變化確實會加劇疼痛。
建議可以掌握以上所提及的重點來改善關節疼痛,然而,如果症狀持續或加重,單靠自我保養無法有效緩解,或甚至當疼痛超出平時程度時,建議及時到醫院就醫,盡早尋求專業醫療幫助,才能確保關節長期的健康和生活品質。
/ 關於優活健康網 /

《優活健康網》為台灣極具專業權威性的健康知識平台,擁有完整醫療記者與編輯群,提供最正確的就醫認知與醫療知識。
【Uho優活健康網】:http://www.uho.com.tw/
【Uho優活健康網粉絲團】:https://www.facebook.com/uhofbfans/

史考特醫師
運動完,吃還是不吃?
2016-08-29
運動完飢腸轆轆時,要不要硬ㄍㄧㄥ?吃還是不吃?能吃什麼?本篇要解除大家的疑慮!

本文作者史考特醫師
我常被問到:剛運動完肚子好餓,這時候吃東西會不會吸收更快?會不會全部變成肥肉?要吃什麼才對啊?
「運動完,吃還是不吃?」這可是個大哉問!讓我來為大家簡單地解說一下:
就像汽車有油箱一樣,人體肌肉所需的燃料(肝醣)被儲藏在細胞內以備不時之需。不管是游泳、跑步、打籃球、重訓,只要是中等強度以上、會讓人感到喘的運動,或多或少都會消耗肌肉裡的燃料(肝醣)。
運動之後不補充養分、肌肉中的肝醣存量不足,會讓疲勞感持續,短期內的運動表現就不如平常水準,就好像開了汽車不加油一樣,等到下一次要上路的時候,就開不動啦!
如果你習慣空腹運動,或是個每天都運動的狂熱份子,運動過後補充碳水化合物能幫助你更快地從疲勞中恢復。
碳水化合物補充燃料、蛋白質修補肌肉
研究發現,運動後的肌肉因為承受了壓力及微小的損傷,此時如果補充一些蛋白質,提供肌肉必須的材料來自我修補,可以減緩甚至逆轉蛋白質流失的過程。
發表於2001年《美國內分泌與新陳代謝期刊》的研究也告訴我們:運動後立刻補充營養,能促進蛋白質合成達到平時的3倍之多。
如果你想要加速肌肉復原,那麼運動之後吃一些富含蛋白質的食物是個理想的習慣。
2006年,加拿大學者約翰.貝拉第(John Berardi)找來6位單車選手,在60分鐘的訓練後,他們分別被給予:
˙蛋白質+碳水化合物的補充品
˙碳水化合物
˙零熱量的安慰劑
結果他們發現,在熱量相等的前提下,碳水化合物與蛋白質加在一起,比單獨補充碳水化合物更能促進肝醣的增加。在下圖,我們可以見到三種不同營養品對於補充肌肉內肝醣的效果;肝醣的單位為mmol/L,亦即每公升體積的肌肉內含有多少「微莫耳」的肝醣分子。各位不理會這艱澀的名詞也無妨,從圖表上可以明顯看出,蛋白質與碳水化合物一起食用,效果更好!
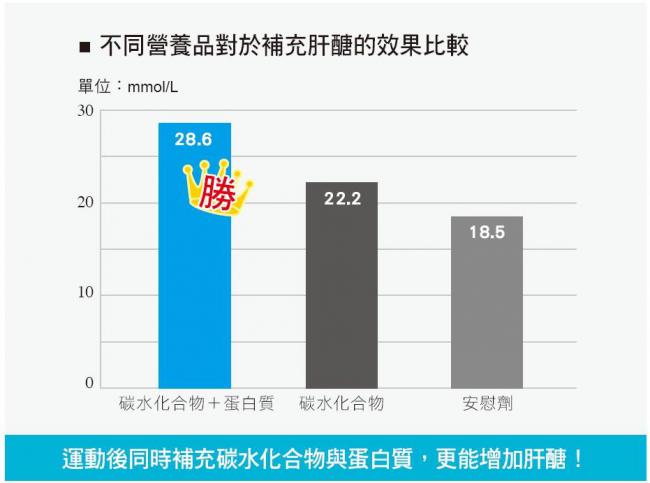
運動後該怎麼吃?
歸納以上結論,中強度運動(如慢跑、游泳,或是任何一種會讓你有點喘,沒辦法講完一整句話的運動)之後應該要補充養分。運動後,肌肉細胞會打開細胞膜上的通道歡迎血液中的糖分進入,以補充消耗殆盡的肝醣庫存。此時吃下碳水化合物,提高血液中的糖分,正是投肌肉細胞所好。
此外,碳水化合物能提高胰島素的分泌、阻止運動後肌肉分解──也就是能夠抑制運動後肌肉因細微損傷,而導致的肌蛋白流失狀態。
講到這裡,我們來談談實際應該如何執行:
何時吃?
空腹運動的朋友(距離上一餐4小時以上),運動後應該盡快地補充養分;如果距離上一餐不到4小時,則盡量在運動後2小時內補充。如果上一餐才剛吃飽就去運動,運動後甚至完全不用補充熱量也沒關係。
吃什麼?
如果是以「增肌」或是「恢復體能狀態」為主要目的,碳水化合物應以能快速消化吸收的醣類(蔗糖、果糖都不錯)為主,想要喝含糖飲料、吃個餅乾或是麵包都可以。如果是以「減脂」為訴求,最好選擇高纖蔬果作為碳水化合物的來源。
蛋白質則盡量以動物性或「高品質」的植物性蛋白為原則,乳清、蛋、乳製品、肉類、豆類都是不錯的來源。如果剛好遇到用餐時間,吃一頓營養均衡的正餐當然是更好的選擇。

乳清蛋白
Tips
‧增肌或恢復體能狀態:能快速消化吸收的醣類,含糖飲料、餅乾、麵包+動物性或高品質的植物性蛋白。
‧減脂:高纖蔬果+動物性或高品質的植物性蛋白。
‧增肌或恢復體能狀態:能快速消化吸收的醣類,含糖飲料、餅乾、麵包+動物性或高品質的植物性蛋白。
‧減脂:高纖蔬果+動物性或高品質的植物性蛋白。
吃多少?
這端看個人的目標與進餐習慣而定。如果你的訓練目標是運動競賽,或是長肌肉增加重量,那麼每公斤體重攝取0.8克的碳水化合物與0.4克的蛋白質應該是一個最低標準。舉例來說,一個70公斤的成人若想長肌肉,運動完之後至少要攝取56公克的碳水化合物與28公克的蛋白質。相反地,如果減重才是你的目標,那麼每公斤體重攝取0.4克的碳水化合物與0.2克的蛋白質,應該已經相當充足。因此一個70公斤的成人目標是減重的話,運動之後則是攝取28公克的碳水化合物與14公克的蛋白質。
Tips
‧競賽或增加肌肉:每公斤體重→0.8克碳水化合物+0.4克蛋白質。
‧減重:每公斤體重→0.4克碳水化合物+0.2克蛋白質。
‧競賽或增加肌肉:每公斤體重→0.8克碳水化合物+0.4克蛋白質。
‧減重:每公斤體重→0.4克碳水化合物+0.2克蛋白質。
Dr.史考特1分鐘小叮嚀
以上為一些運動後營養補充的原則性建議,但這絕不是適合每個人的「金科玉律」。要知道,運動營養是個高度「客製化」的學問,每個人都有其獨特的生理特性,需要慢慢實驗調整,才能掌握最理想的飲食策略。各位讀者可以把這些原則當成是一個出發點,由此慢慢去嘗試、記錄、調整方向。
希望本篇解除了各位讀者的疑慮,以後運動完飢腸轆轆時,不用再硬ㄍㄧㄥ啦!
/ 關於史考特醫師 /

史考特醫師,本名王思恆。從醫學院時代開始著迷於健身運動,空閒時間不是在運動/烹飪/進食,就是在研究運動/飲食/健康的科學知識,是個健身呆。

